Острым этмоидитом называется воспаление слизистой оболочки ячеек решетчатой кости. Она располагается в черепе и является разновидностью придаточных пазух носа. Данная патология иначе называется синуситом и диагностируется чуть реже гайморита. Дети болеют чаще взрослых, что связано с регулярными простудными и вирусными заболеваниями. При отсутствии должного медикаментозного лечения этмоидит может приобретать хроническое течение и приводить к депрессии, поражению головного мозга, глазницы и эмпиеме.
Виды этмоидита
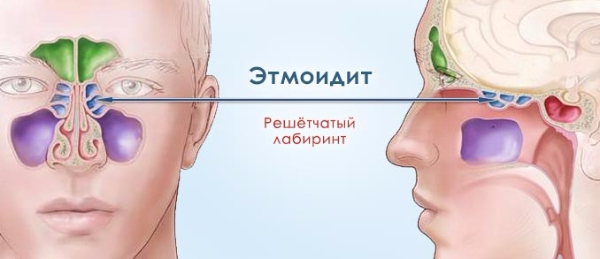
Выделяют следующие типы этмоидита:
- Отечно-катаральный. Протекает наиболее легко. Характеризуется воспалением слизистой и скоплением серозного секрета в полости лабиринта решетчатой кости.
- Гнойный. В процесс вовлекаются более глубоко расположенные ткани. Отделяемое гнойное (содержит клеточные элементы, убитые микробы и лимфоциты).
- Смешанный.
Возможно развитии комбинированного этмоидита. В этом случае воспаляется сразу несколько пазух (решетчатая и гайморовы или решетчатая и клиновидные). Классификация выделяет также вирусную и бактериальную формы заболевания.
Причины

Факторами риска воспаления слизистой в ячейках решетчатой кости являются:
- Острые вирусные инфекции (корь, грипп). При этой патологии часто поражаются пазухи и слизистая носа.
- Неровная носовая перегородка. Затрудняет очищение носа и способствует размножению микробов.
- Врожденные аномалии развития решетчатой кости.
- Скарлатина.
- Недостаточное поступление кислорода.
- Микозы (грибковые заболевания).
- Воспалительные заболевания соседних органов (тонзиллит, ринит, фарингит, отит). Острое воспаление часто возникает на фоне попадания микробов из других очагов через кровь и лимфу в пазухи.
- Вдыхание холодного воздуха.
- Общее переохлаждение.
- Вдыхание едких химических соединений.
- Иммунодефицит.
- Аллергические заболевания.
- Сепсис.
- Наличие фронтита, сфеноидита или гайморита.
Воспаление (этмоидит) вызывают грибки, вирусы, стрептококки, стафилококки и другие микробы.
Симптомы острого этмоидита

Признаками острого воспаления полости решетчатой кости являются:
- Боль. Чаще всего она появляется спонтанно. Боль ощущается в области переносицы, лба или глазниц. У некоторых людей она приступообразная. Болевой синдром может усиливаться в ночное время.
- Покраснение конъюнктивы. Данный симптом чаще встречается у детей.
- Боль в области век и их отечность.
- Зрительные расстройства.
- Светобоязнь.
- Умеренное повышение температуры тела. В тяжелых случаях она может достигать 39-40ºC.
- Выделение слизи или гноя из носа. Иногда в секрете обнаруживается примесь крови. По мере прогрессирования заболевания объем выделений увеличивается. При сочетании этмоидита с гайморитом секрет может быть густым и зеленоватого цвета. В случае поражения кости и надкостницы отделяемое приобретает зловоние.
- Снижение обоняния. Причина нарушение проходимости отверстий пазухи, через которые проходят волокна обонятельного нерва.
- Слабость.
- Недомогание.
- Чувство распирания носа.
- Ухудшение дыхания через нос. Причина отек и сужение носовых ходов.
- Срыгивание пищи (у маленьких детей).
- Двигательное возбуждение.
- Беспокойство.
- Спутанность сознания.
- Боль в мышцах.
- Диспепсические расстройства (нарушение стула, рвота).
- Влажная и теплая на ощупь кожа.
Если этмоидит острый развивается на фоне скарлатины, то наблюдаются специфические симптомы в виде мелкой сыпи, покраснения языка и бледности носогубного треугольника при наличии красных щек. Заболевание длится 2-4 недели.
Лечение острого этмоидита
При подозрении на острый этмоидит потребуются:
- риноскопия (осмотр носовой полости);
- фарингоскопия;
- рентгенография придаточных пазух носа (выявляет затемнения в области ячеек);
- внешний осмотр;
- пальпация;
- опрос;
- общий анализ крови;
- исследование мазков;
- КТ или МРТ.
Лечение острого этмоидита включает:
- Улучшение оттока скопившего в ячейках решетчатой кости секрета. Нередко проводится синус-эвакуация. Процедура осуществляется при помощи катетера с 2 трубками, которые вводятся в носовые ходы. Одна из них соединена с баллоном. Антисептический раствор подается в одну трубки и отсасывается через другую.
- Применение системных антибактериальных средств. При синусите используются защищенные и незащищенные пенициллины (Амосин, Амоксициллин, Аугментин, Амоксиклав, Флемоксин Солютаб), цефалоспорины 1 и 2 поколений (Цефазолин, Лизолин, Цефалексин, Экоцефрон, Цефуроксим, Антибиоксим, Аксетин, Цефурус), тетрациклины (Доксициклин), макролиды (Сумамед, Азитрокс, Зитролид, Вильпрафен) и аминогликозиды.
- Применение противогрибковых средств (если синусит вызван грибками).
- Повышение иммунитета. Рекомендуются закаливание, отказ от вредных привычек, занятие спортом и ведение активного образа жизни.
- Правильное питание. Больным рекомендуется есть больше продуктов, богатых витаминами A, C и E, кальцием и цинком.
- Применение антигистаминных средств (Лоратадина, Цетрина). Эффективно при аллергической природе заболевания.
- Промывание полости носа солевыми растворами.
- Устранение факторов риска (выпрямление носовой перегородки, удаление полипов). В данном случае требуется хирургическое вмешательство.
- Спелеотерапию.
- Применение муколитиков (Ринофлуимуцил).
- Применение фитопрепаратов (Синуфорте). Препарат уменьшает вязкость отделяемого пазухи, улучшает его выведение и уменьшает отек слизистой. Синуфорте противопоказан при аллергической природе болезни.

