Перелом ноги является наиболее распространенной в клинической практике травмой. Повреждению подвержены пациенты любых возрастных групп, однако чаще переломы наблюдаются у пожилых лиц. Особенности течения, сроки восстановления, способы лечения и отдаленные последствия зависят от характера и локализации. Основные диагностические мероприятия – это рентгенография, КТ и МРТ. Возможны консервативные (иммобилизация) и оперативные (остеосинтез) методы лечения.
Особенности патологии
На сегодня одной из самых частых травм считается перелом ноги. Так, каждый второй случай повреждения скелета приходится на переломы нижних конечностей. Чаще всего подобные травмы имеют изолированный характер, реже сочетаются с нарушением целостности таза, верхних конечностей или позвоночника.
Переломы нижних конечностей обычно приходятся на:
- бедренную кость с повреждением ее головки и шейки на уровне тазобедренного сустава, тела, мыщелков, образующих коленное сочленение;
- голень, во время травмировании которой нарушается целостность одной, двух берцовых костей;
- стопу, включающую повреждения костей предплюсны, плюсны и фаланг.
Травмы ближнего и концевого отделов костей могут быть внутрисуставными. В последнем случае наблюдается дополнительное поражение различных частей сочленения – хрящевой поверхности, оболочки, связок, сухожилий и мышц. Околосуставные переломы ног характеризуются вклинением костных фрагментов друг в друга, тогда как повреждения тела кости сопровождаются сдвигом отломков.
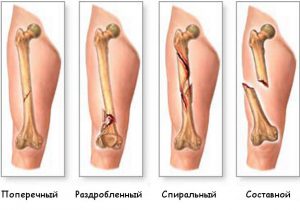
Варианты травм
Повреждения бывают полными (разрушение кости) и неполными (образование трещин). В зависимости от целостности кожного покрова различают открытый перелом ноги (костные фрагменты травмируют кожу, образуя рану) и закрытый (кожный покров не повреждается, раны нет).
Учитывая линию травмирования кости, принято выделять косые, поперечные, продольные и винтообразные изломы. По характеру осколков повреждения подразделяются на:
- раздробленные с множеством мелких костных фрагментов;
- полифокальные, связанные с отделением крупных отломков кости;
- вколоченные, при которых один костный осколок вклинивается в другой;
- компрессионные, сопровождающиеся сдавлением кости и ее «растрескиванием».
Одними из самых тяжелых считаются травмы шейки бедра и открытые многооскольчатые переломы, которые нередко сопровождаются болевым шоком, инфицированием раны и повреждением мышц. Однако наиболее опасным осложнением является жировая эмболия – закупорка сосудов частицами жира, которые попадают в кровоток во время повреждения костного мозга. По статистике более 30% случаев эмболии жировыми клетками заканчиваются летальным исходом.
Почему образуется
Перелом ноги обычно возникает после удара соответствующей силы, прямого воздействия тяжеловесным предметом; занятий травмаоопасным спортом; падений с высоты; огнестрельных или минно-взрывных ранений; криминальных случаев; промышленных и транспортных аварий; завалов землей в шахтах, снегом в горах; природных катаклизмов (землетрясений, цунами и пр.).
Отдельным видом нарушения костной целостности являются так называемые патологические формы, которые возникают на фоне ряда костных заболеваний:
- расстройства обмена витамина D и кальция (рахит);
- гормональные нарушения (повышение уровня паратгормона);
- туберкулезная, гонорейная, бруцеллезная инфекции;
- гнойное воспаление костей (остеомиелит);
- опухолевые новообразования костной ткани, метастазы (дочерние опухоли);
- множественное воспаление суставов (полиартрит);
- снижение плотности костей (остеопороз);
- наследственные заболевания;
- замещение костной ткани на фиброзную (фиброзная дисплазия).
В редких случаях переломы наблюдаются у плода в ягодичном или ножном предлежании (ребенок расположен ягодицами, ногами к выходу из таза). Обычно при подобных родах проводят ручную помощь, в ходе которой возможен перелом бедренной кости.
Симптоматика перелома ноги
Типичным проявлением перелома ноги считается нестерпимая боль в момент травмы, усиливающаяся при попытке опереться на пораженную конечность. Болевые ощущения крайне выражены, могут иметь пульсирующий, режущий характер.
В зоне надлома костей быстро развивается массивный отек. Кожа бледнеет, на ней определяются сине-красные пятна – признаки подкожных кровоизлияний (гематом). При открытых формах кожный покров «прорывается» – образуется рана, в которой видны костные отломки, разорванные мышцы и окружающие ткани. Обычно наблюдается кровотечение различной степени тяжести.
Поврежденная конечность теряет нормальную подвижность и приобретает патологическую (неестественную). Так, обычные движения невозможны, однако нога может сгибаться на уровне голени или середины бедра.
При попытках вращения конечностью возникает характерное «похрустывание» – крепитация, связанная с трением друг о друга костных отломков. При этом смещенные фрагменты сломанной кости можно прощупать под кожей.
Бедро
Травмы бедренной кости сопровождаются интенсивным болевым синдромом, массивной кровопотерей. У пациентов старшего возраста чаще всего повреждается шейка бедра. Так, возникают болевые ощущения в области бедренного сустава, усиливающиеся при попытке движения бедром. В положении лежа поврежденная конечность развернута кнаружи, при этом ее невозможно поднять с постели (симптом «прилипшей пяты»). Часто травмированная нога короче здоровой вследствие сдвига костных фрагментов.
Переломы тела бедренной кости развиваются во время прямых, непрямых воздействиях – ударах, падениях, бытовой, промышленной травме. Подвержены повреждению пациенты среднего возраста. Первыми возникают интенсивный болевой синдром и разлитой отек, что нередко приводит к шоковому состоянию. Конечность укорачивается и искривляется. Наблюдается непривычная подвижность в середине бедра. Под кожей прощупываются смещенные костные фрагменты.
Травмы мыщелков бедра отмечаются у стариков при ударе, падении на колени. Обычно появляется болезненность в области коленного сустава и нижнего края бедра. Сочленение увеличивается в объеме за счет кровоизлияния в суставную полость (гемартроза). Во время сдвига отломков голень отклоняется вовнутрь или наружу. Подвижность коленного сустава значительно ограничивается, опорная функция нарушается.
Голень
Повреждение голени считается наиболее частой травмой. Так, переломы берцовых костей образуются во время падения или прямом воздействии (зачастую в ДТП), тогда как повреждения лодыжек связаны с подворачиванием ступни. Подвержены травматизации, как правило, лица младшего и среднего возрастов.
Травмы мыщелков большой берцовой кости являются следствием падения на колени. Обычно патология наблюдается в одном, реже в двух мыщелках сразу. Пациентов беспокоит боль вокруг коленного сустава. Объем движений в сочленении резко сокращается. Само колено отекает, а его объем увеличивается за счет внутрисуставного скопления излившейся крови. Попытки сгибания ноги болезненны, опора затруднена.
Переломы тела малой и большой берцовой костей образуются вследствие высокоэнергетических травм. Первой возникает нестерпимая боль в голени, затем развивается обширный отек. При попытке сгибания ноги слышится хруст трущихся костных отломков. Опора на пораженную конечность невозможна, наблюдается нефизиологическая подвижность голени. Под кожей прощупываются смещенные костные отломки.
Повреждения лодыжек возникают при выворачивании стопы или ударе по голеностопному суставу. В клинической практике может наблюдаться перелом одной или двух лодыжек, реже травма сочетается с повреждением большой берцовой кости. Нередко травма сопровождается подвывихом голеностопа или разрывом связок. Обычно пациентов беспокоит болезненность в области голеностопного сустава, отек и невозможность опоры на стопу. Иногда наблюдается деформация голеностопа.
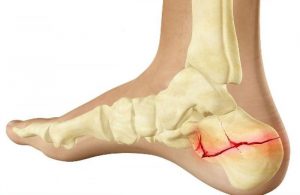
Стопа
Стопные травмы возникают реже остальных и имеют более благоприятное течение. Так, переломы пятки связаны с приземлением на пяточные кости при падении или прыжках с высоты. Обычно возникают боль и отечность. Давление на пятку невозможно, из-за чего пациент опирается на переднюю часть стопы.
Повреждения костей предплюсны образуются во время выворачивании стопы или падении тяжелого предмета на ногу. Зачастую пациенты жалуются на болезненность и припухлость тыла ступни. При этом опора на стопу и движения ею затруднительны.
Переломы плюсневых костей и фаланг появляются при ударах или падении тяжеловесного предмета на стопы. Обычно возникает боль и отечность в конечном отделе стопы и пальцах. Давление на передний край ступни болезненно, из-за чего пациенты опираются на пятки.
Диагностические мероприятия
Диагностика переломов ноги включает:
- Осмотр травматологом, в ходе которого проводится ощупывание (пальпация) пораженной области;
- Рентген – «золотой стандарт», позволяющий визуализировать поврежденные кости, смещенные костные отломки, а также сопутствующие вывихи и подвывихи.
В сложных клинических случаях с дополнительным повреждением суставов может потребоваться компьютерная или магнитно-резонансная томография.
Лечение перелома ноги
Лечебные мероприятия включают доврачебную неотложную помощь, а также специализированное лечение.
Неотложная помощь
Неотложная помощь во время открытых переломах ноги состоит в закрытии раневой поверхности повязкой и наложении жгута выше области травмы с целью остановки массивного артериального кровотечения.
Будьте внимательны! Перед использованием жгута пораженная конечность приподнимается на несколько секунд. Затем жгут растягивают и накладывают выше раны поверх одежды. На бумажке или теле пациента отмечают дату и время наложения. В летний сезон жгут можно оставлять на два часа, в зимний – на час.
Далее тактика помощи при открытых и закрытых формах не отличается: больным дают мощные обезболивающие препараты (Кетанов, Трамадол), а конечность иммобилизуют (обездвиживают) шинами или любыми подручными средствами (длинными палками и пр.).
Шины накладывают поверх одежды с задней и боковых сторон ног. Точки костных выступов защищают мягкой прослойкой (ватой). Обычно обездвиживанию подлежит место перелома ноги, а также выше- и нижележащий суставы. Так, при переломах:
- стопы шины накладывают от конца пальцев до середины голени;
- берцовых костей – от подошвы ступни до средней трети бедра;
После оказания неотложной помощи больного необходимо госпитализировать в травматологическое отделение с целью дообследования и лечения.
Специализированное лечение
Общими принципами специализированного лечения переломов ног являются восстановление целостности кости и ее обездвиживание на определенный срок.
При повреждениях шейки бедра в основном применяют остеосинтез (скрепление кости металлоконструкциями), эндопротезирование (замену) бедренного сустава. В случае травм тела бедра проводят скелетное вытяжение (вправление отломков с помощью грузов), фиксацию штифтами. После мыщелковых переломов бедра лечение состоит в накладывании гипса на 2 месяца, проведении вытяжения. Реже применяют остеосинтез болтами и стяжками.
При травмах мыщелков большой берцовой кости проводят обездвиживание гипсовой повязкой на 2 месяца. В случае смещений используют вытяжение, чрескостный остеосинтез посредством аппарата Илизарова. После переломов тел костей голени проводят фиксацию блок-стержнями. Тогда как травмы лодыжек нуждаются в длительном обездвиживании (4-12 недель) или оперативном соединении костных отломков винтами и спицами.
Переломы стопных костей требуют иммобилизации посредством гипсовой повязки на 4-6 недель. При сложных повреждениях фаланг может применяться фиксация пальцев спицами.
Будьте внимательны! Сегодня оперативный остеосинтез является ведущим методом коррекции переломов. Данный способ позволяет не только эффективно восстановить целостность поврежденных костей, но и значительно сократить период реабилитации.
Профилактические меры
Первичная профилактика переломов ноги заключается в предупреждении: ударов соответствующей силы или прямого воздействия тяжеловесным предметом; занятий травмоопасным спортом; падений с высоты; огнестрельных или минно-взрывных ранений; криминальных случаев; промышленных и транспортных аварий; завалов землей в шахтах или снегом в горах; последствий при природных катаклизмах (землетрясениях, цунами и пр.).
С целью поддержания нормальной архитектоники кости необходимы:
- Достаточное поступление витамина D и кальция (профилактика рахита);
- Нормализация гормональных расстройств;
- Предупреждение туберкулезной, гонорейной и бруцеллезной инфекций, а также гнойного воспаления костей (остеомиелита);
- Терапия опухолевых новообразований костей и метастазов (при раке груди, простаты и пр.);
- Лечение множественного воспаления суставов (полиартрита) и снижения плотности костей (остеопороза);
- Контроль состояния пациента при замещении костной ткани на фиброзную (фиброзная дисплазия);
- Адекватное оказание помощи в родах при ягодичном предлежании плода.
Вторичная профилактика заключается в:
- остановке кровотечения путем тугого бинтования (венозное) или наложения жгута (артериальное);
- обездвиживании конечности и быстрой транспортировке в медицинское учреждение;
- своевременном оказании специализированной помощи.
Помните, переломы ноги считаются наиболее опасными травмами конечностей. Данные повреждения нередко осложняются кровотечением, инфицированием раны и жировой эмболией сосудов, что в трети случаев приводит к летальному исходу.