Остеохондроз шейно-грудного отдела позвоночника доставляет немало болевых ощущений, сковывает движения и вызывает неврологические отклонения. Ранняя терапия поддерживает позвоночник, не допуская дальнейшего разрушения.
Хроническую боль в области шеи и спины испытывает третья часть взрослого населения планеты в возрасте до 50 лет. Наиболее часто болевой синдром с подобной локализацией встречается при шейно-грудном остеохондрозе. Дегенеративное поражение позвоночного столба ограничивает жизненные возможности, вызывает эмоциональное напряжение, лишает трудоспособности.
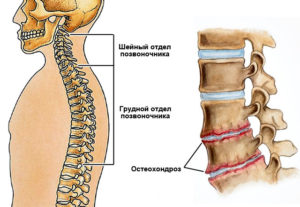
Описание болезни
Остеохондроз шейно-грудного отдела – патологические изменения в межпозвоночных дисках с последующим вовлечением в разрушительный процесс позвонков и связок. Начальный этап связан с потерей эластичности и влаги фиброзного кольца, вследствие чего внутреннее пульпозное кольцо начинает выпячиваться, постепенно нарушая целостность внешнего слоя.
При дальнейшем развитии болезни образуется межпозвоночная грыжа и деформация тела сегмента позвоночника. С появлением патологического выпячивания появляется угроза сдавливания нервных стволов, находящихся тесно с позвонками. При механическом давлении на нервные окончания возникает боль местного характера или иррадиирущая в шею, верхние конечности или нижнюю часть спины.
Любое изменение позвонков при остеохондрозе необратимое, правильные лечебные действия остановят деформационный процесс. Все метаморфозы с тканями останутся на прежнем уровне. Следовательно, чем раньше обнаружено заболевание, тем у больного больше шансов сохранить здоровье спины и шеи.
Этиология появления патологии
Заболеть остеохондрозом можно в любом возрасте. Наибольший риск появления заболевания в шейно-грудном отделе у старшего поколения, перешагнувшего полувековой рубеж.
Основные причины возникновения болезни:
- возрастной фактор, под влиянием замедления естественных процессов начинаются дегенерирующие изменения в позвоночнике;
- наличие лишних килограммов создает дополнительную нагрузку во время ходьбы;
- неправильное положение тела во время работы в сидячем положении;
- нарушение обмена веществ при неправильном питании;
- образ жизни, лишенный двигательной активности;
- интенсивная физическая работа;
- инфекционные заболевания дают осложнения в форме развития остеохондроза;
- длительное воздействие холодной температуры с последующим переохлаждением;
- нарушение осанки или сколиотические изменения позвоночника;
- патологии эндокринной системы: сахарный диабет, гипертиреоз способствуют развитию болезни;
- онкологические новообразования в области позвоночного столба и близлежащих тканях;
- наследственный фактор;
- повреждения во время травмы или последствия после оперативных вмешательств на спине.
К факторам риска можно отнести:
- курение и алкоголь;
- плохое развитие мышечного корсета спины;
- опущение сводов стопы;
- сильные стрессовые потрясения.
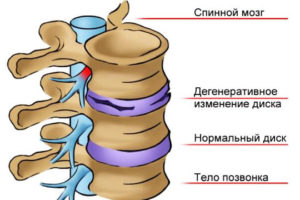
Как проявляется шейно-грудной остеохондроз
Шейно-грудной остеохондроз вначале развития патологии проявляется небольшим дискомфортом в области спины. С усугублением процесса боль возникает чаще и становится интенсивнее, при развитии межпозвоночных грыж болевой синдром становится острым и нестерпимым.
Сопутствующая симптоматика отдаленно напоминает другие заболевания, не относящиеся к опорно-двигательному аппарату. Остеохондроз влияет на сердечную деятельность, вызывает неврологические нарушения.
Признаки остеохондроза шейно-грудного отдела:
- боль в шейном и грудном отделе спины, распространяющаяся на верхние конечности, поясницу, характер боли ноющий, появляющийся после физической нагрузки в период между обострениями, острая фаза характеризуется интенсивными пронизывающими болями постоянного характера;
- головокружение;
- неврологические боли в межреберном пространстве;
- болевые ощущения в области печени;
- нарушение зрения: движущиеся точки перед глазами, расплывчатые контуры предметов;
- сосудистые нарушения, повышение артериального давления;
- проблемы со слухом;
- нарушения с координацией движений;
- вынужденное положение тела при самостоятельном перемещении;
- сильные боли в затылке после сна;
- эмоциональная неуравновешенность на фоне бессонницы и регулярных болевых ощущений.
Выраженность симптомов зависит от стадии развития заболевания. Некоторые признаки сопровождают болезнь, как отдельные осложнения:
- Синдром позвоночной артерии появляется при пережатии крупного кровеносного сосуда в шейном отделе. Проявляется сильными болями в голове и шее, непроходящие даже в ночное время.
- Цервикалия — простреливающая боль в шее, которая становится сильнее при легком повороте головы. Помимо болевого синдрома состояние сопровождается шумом в ушах и нарушением чувствительности в руках и шее.
- Миелопатия – хроническое поражение участка спинного мозга, выражающееся в развитии атрофии спинных мышц, нарушении работы внутренних органов. Неврологические нарушения развиваются при нарушенном кровотоке, который должен снабжать отдельный сегмент спинного мозга. Кровообращения нарушаются вследствие сосудистых патологий: облитерирующего атеросклероза, тромбофлебита.
- Кардиальный синдром – нарушения работы сердца при недостаточном кровообращении, сопровождается болями в области сердца и скачками артериального давления.
Диагностические мероприятия
Остеохондроз легко спутать с другими патологиями, после чего больной будет получать неправильное лечение, что приведет к нежелательным последствиям. Поэтому, заниматься постановкой диагноза должен только квалифицированный медицинский специалист.
При обращении к врачу в первую очередь проводится визуальный осмотр и сбор анамнез с выслушиванием жалоб больного и выяснением его наследственных и хронических заболеваний. Лабораторный анализ крови входит в перечень исследований для постановки правильного диагноза. Результат может показать наличие воспалений, новообразований и других отклонений.
Для составления полной картины о признаках болезни назначаются следующие обследования:
- Проведение специальных тестов и пальпации шейного и грудного отдела позвоночника на выявления деформационных отклонений от нормы.
- Рентгенологическое обследование позвоночника для определения степени разрушения межпозвонковых дисков и позвонков в шейном и грудном отделе.
- МРТ позволит детально исследовать больной позвоночник для выяснения причины патологии.
- Ультразвуковое исследование органов грудной клетки выявит изменения легких и сердца для лечения осложнений или развившихся сопутствующих заболеваний.
- Электрокардиограмма позволит своевременно обнаружить отклонения в работе сердца при остеохондрозе шейно-грудного отдела.
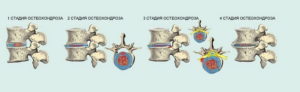
Методы лечения шейно-грудного остеохондроза
Терапевтические процедуры, направленные на избавления от патологии, проводятся в комплексе. Все способы лечения выгодно дополняют друг друга и способствуют достижению максимального результата. Составлять схему лечения и определять допустимые нагрузки должен только лечащий ортопед. Самостоятельно избавиться от болезни не получится, неправильные действия могут привести к тяжелым осложнениям.
Медикаментозная терапия
Воздействие фармацевтическими препаратами имеет два направления: симптоматическое и лечебное.
- Устранить болевой синдром – одна из важнейших задач при лечении остеохондроза. Для этой цели подойдут анестезирующие средства – Баралгин, Темпалгин, Анальгин. Данная лекарственная группа предназначена для кратковременного воздействия на болевые рецепторы.
- Нестероидные противовоспалительные препараты не только ликвидируют боль, но и окажут губительное действие на воспалительный процесс. Индометацин, Диклофенак, Кетапрофен – одни из самых назначаемых препаратов. Бесконтрольный прием НПВС опасен для здоровья, безопасную дозировку определяет врач.
- При сильных болевых приступах проводятся обезболивающие блокады в околопозвоночную область глюкокортикостероидами: Дипроспан, Дексаметазон.
- Хондропротекторы целесообразно принимать курсами длительное время, в пожилом возрасте постоянно. Артра, Дона, Терафлекс, Структум в своем составе имеют важные химические соединения (Глюкозамин, Хондроитин, Коллаген), которые останавливают разрушение в позвонках и снабжают необходимыми элементами для синтеза хрящевых и костных клеток.
- Препараты для улучшения мозгового кровообращения избавят от неприятных болей, головокружений – Пирацетам, Актовегин. Клетки начнут получать больше кислорода и питательных веществ, что благоприятно отразится на обменных процессах и общем самочувствии.
- Успокаивающие средства (Афобазол, Персен, настойка валерианы, пиона) приведет в норму эмоциональное состояние.
- Обязательно проведение витаминотерапии, прием поливитаминов с оптимальным содержанием микроэлементов не только способствует улучшению трофики позвоночника, но и обеспечит организм устойчивым иммунитетом, с которым будет легко бороться с любым заболеванием.
Физиотерапия
Каждый из методов физиотерапии борется с болью, улучшает кровообращение и стимулирует обменные процессы.
- Воздействие коротким высокоимпульсным электрическим током поможет предотвратить атрофию окружающих тканей и улучшить трофику костной ткани и межпозвоночного хряща.
- Внедрение лекарств в больную область электрофорезом. Эффективное местное воздействие на пораженную часть ускоряет процесс выздоровления.
- Регулярные курсы магнитотерапии улучшают состояние за счет импульсного магнитного тока, который проникает в ткани организма более чем на 6 см.
- Использование парафиновых аппликаций и лечебных грязевых ванн обеспечит насыщением химических элементов, которые вступают в реакции с производными клеток.
- УВЧ помогает устранить воспалительные реакции. При проведении процедур необходимо надевать защитные очки со специальными фильтрами, которые защитят сетчатку глаз от разрушения.
- Иглоукалывание проводится в определенные акупунктурные точки, взаимосвязанные с шейным и грудным отделом позвоночника. Сеанс проводится в ремиссионный период.
Массажные процедуры
Массаж необходим, как восстанавливающая процедура, для тонуса мышечной системы, которая поддерживает позвоночник в прямом положении. Курсы проводятся в периоды безболезненного состояния, острый воспалительный процесс является абсолютным противопоказанием.
Если воздействие проводится в воротниковой зоне, после сеанса рекомендуется надеть воротник Шанца на ближайшие 3 часа для того, чтобы не допустить перенапряжения.
Для массажа существуют и другие противопоказания:
- беременность;
- гнойные поражения и различные повреждения кожного покрова в зоне предполагаемого воздействия;
- опухолевые разрастания;
- гипертония 2 степени в стадии декомпенсации;
- туберкулез в активной форме.

Диетотерапия
Составление правильного рациона необходимо для обеспечения организма питательными веществами и химическими элементами, которые будут участвовать в обменных реакциях.
При остеохондрозе шейно-грудного отдела позвоночника разрешены:
- овощи и фрукты в свежем виде;
- нежирное мясо и рыба;
- кисломолочные продукты;
- источники кальция: творог, твердый сыр;
- заливное из говяжьих ножек.
Не допускается употребление спиртных напитков, жирные и соленые блюда, колбасы и фастфуд, сахар, кондитерские изделия и шоколад.

ЛФК при остеохондрозе
Выполнение комплекса специальных упражнений при остеохондрозе поможет улучшить состояние, увеличить двигательную активность, предупредить приступы боли, укрепить мышечный корсет. Во время занятий нужно следовать рекомендациям инструктора ЛФК: не превышать допустимую нагрузку и соблюдать правильную технику выполнения движений.
Лечебную гимнастику выполняют, когда спина не болит. Движения не должны иметь резких рывков, быть плавными и медленными. При появлении неприятной боли во время занятия, упражнение нужно прекратить, чтобы избежать ухудшения состояния.
Как не заболеть?
Чтобы не развился шейно-грудной остеохондроз нужно соблюдать несложные правила и исключить провоцирующие факторы:
- вести подвижный образ жизни;
- не носить тяжелые предметы;
- если предстоит тяжелая физическая нагрузка, рекомендуется надевать ортопедический корсет для профилактики болезней позвоночника;
- правильно питаться;
- не набирать лишний вес;
- носить ортопедические стельки для разгрузки спины во время ходьбы или бега;
- нельзя прыгать с высоты, чтобы уберечься от компрессионных переломов позвоночника;
- рекомендуется заниматься плаванием для укрепления спины;
- обращаться к врачу при неприятных ощущениях в верхней части спины во время нагрузки;
- следить за осанкой.
Сохранить здоровую спину и красивую осанку до глубокой старости возможно при соблюдении всех пунктов профилактики.