Миеломная болезнь (множественная миелома) – это тяжелое раковое заболевание крови, которое характеризуется бесконтрольным делением плазматических клеток, ответственных за иммунитет. Они постепенно накапливаются в костном мозге и утрачивают свои защитные качества. В результате возникают боли в костях и позвоночнике, патологические переломы, быстрая утомляемость, слабость и почечная недостаточность.
Общее описание
На сегодняшний день в мире насчитывается почти миллион людей с таким диагнозом. В Российской Федерации от миеломы ежедневно умирает в среднем 6 человек. В группе риска находятся лица пожилого возраста, однако в последние годы патология все чаще поражает молодых людей. Более 30% пациентов умирают, не достигнув 65 лет.
Еще совсем недавно, в XX столетии, больные с множественной миеломой жили не более трех лет после ее выявления. Сейчас все изменилось, и продолжительность жизни увеличилась почти вдвое. В развитых странах, где применяются высокотехнологичные средства лечения, этот срок еще больше и составляет 15-20 лет.
Суть заболевания
Плазматические клетки вырабатывают иммунные антитела и представляют собой, по сути, лейкоциты, образованные из В-лимфоцитов. Они находятся в костном мозге, лимфоузлах, кишечнике и миндалинах. В норме количество плазмоцитов не превышает 5% от общего числа клеток костного мозга. Если эта цифра больше 10%, то можно говорить о развитии патологии.
Основной функцией плазматических клеток является синтез иммуноглобулинов для иммунной защиты в биологических жидкостях: крови, лимфе и слюне. Только за одну секунду ими производится несколько сотен антител-иммуноглобулинов.
Когда на одном из этапов созревания В-лимфоцитов происходит сбой, вместо плазматической образуется миеломная клетка, обладающая злокачественными свойствами. Свое название она получила в связи с тем, что патологический процесс развивается в основном в костном мозге.
Все другие миеломные клетки происходят из единственной мутировавшей клетки, которая активно размножалась. Их скопление носит название плазмоцитомы и может обнаруживаться в костях, мышцах.
Опухолевая клетка формируется в костном мозге и прорастает в кость, где начинает активно клонироваться. Их количество быстро растет, и патологические иммуноглобулины – парапротеины – проникают в кровь. Парапротеин не участвует в работе иммунитета, а откладывается в различных тканях. Поэтому его можно обнаружить в анализах крови.
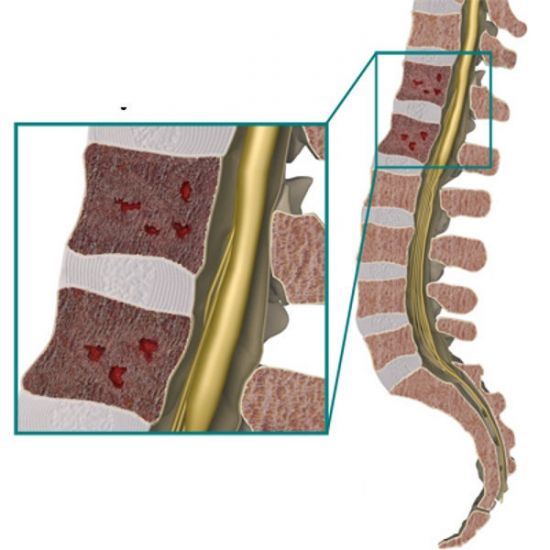
При миеломе в костях и позвонках образуются пустоты разной величины и локализации
Находясь внутри костной ткани, злокачественные клетки стимулируют работу остеокластов, которые разрушают хрящи и кости, оставляя лишь пустоту на их месте. Кроме этого, они выделяют специфические информационные молекулы – цитокины. Данные вещества крайне негативно влияют на здоровье, поскольку:
- способствуют размножению миеломных клеток. Чем больше их становится, тем скорее образуются новые патологические очаги;
- подавляют функцию иммунной системы, которая не может бороться с опухолевыми клетками и остается беззащитной перед бактериальными инфекциями;
- стимулируют остеокласты – разрушители костной ткани. Кости слабеют и могут ломаться даже от незначительного воздействия;
- активизируют образование фибробластов, продуцирующих эластин и фибриноген. В результате кровь сгущается, на теле появляются синяки и кровоподтеки;
- вызывают рост гепатоцитов – печеночных клеток, из-за чего нарушается выработка протромбина и фибриногена, и ухудшается кровесвертывающая способность;
- изменяют белковый обмен, что приводит к повреждению почек. Особенно ярко этот симптом выражен при миеломе Бенс-Джонса.
Читайте также: Отек костного мозга позвоночника
Виды и классификация
По виду и масштабности опухолевого инфильтрата миелома бывает локальной узловой – солитарная плазмоцитома – и генерализованной – множественная миелома. Наиболее часто встречается плазмоцитома кости, в более редких случаях обнаруживается внекостная (экстрамедуллярная) миелома.
При костной плазмоцитоме наблюдаются одиночные пустоты в кости без проникновения опухолевых клеток в костный мозг. Внекостные плазмоцитомы поражают лимфоидную ткань.
Генерализованная миелома крови более распространена и поражает красный костный мозг плоских костей, позвонков и верхних (более близких к туловищу) отделов трубчатых костей конечностей.
Существует несколько форм множественной миеломы:
- множественно-узловатая;
- диффузно-узловатая;
- диффузная.
С учетом типа опухолевых клеток миелома костей может быть:
- плазмоцитарной;
- плазмобластной;
- полиморфно-клеточной;
- мелкоклеточной.
Миеломные клетки синтезируют разные типы парапротеинов, и по данному признаку миеломы делятся на несколько вариантов:
- несекретирующий;
- диклоновый;
- миелому Бенс-Джонса;
- G-, A-, M- миеломы.
Чаще других встречаются G- и A-миеломы, миелома Бенс-Джонса, на их долю приходится 75, 20 и 15% соответственно.
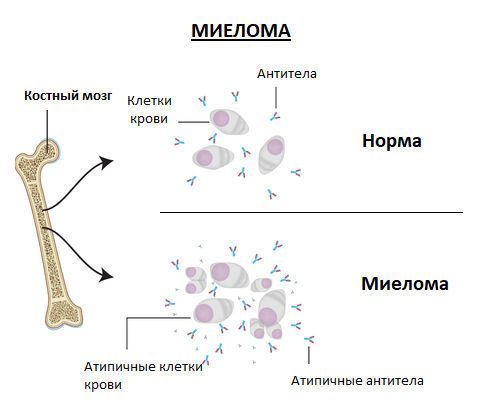
Миелома – это беспорядочное и бессистемное деление клеток крови
Миеломная болезнь развивается в три стадии, которые отличаются между собой массой опухоли.
Симптомы
Клиническая картина миеломы зависит от ее стадии. Около 10% случаев имеют скрытую симптоматику из-за отсутствия синтеза парапротеинов. Заболевание развивается медленно, с момента появления первых злокачественных клеток может пройти не один десяток лет, прежде чем появятся типичные признаки.
Сразу после возникновения симптомов течение болезни многократно ускоряется, и всего за 2 года она может привести к летальному исходу при отсутствии лечения. Наибольшему поражению подвергаются кости, почки и иммунитет, и наблюдается ряд характерных проявлений:
 Почему болят все кости
Почему болят все кости
- боль в костях, обусловленная образованием полостей и раздражением болевых рецепторов, которыми весьма богата костная ткань. Особенно сильно кости болят при повреждении надкостницы;
- болевые ощущения в области сердца, суставов и мышцах связаны с тем, что в данных структурах накапливаются патологические белковые отложения. Из-за них нарушается работа органов, а чувствительные рецепторы реагируют болью;
- патологические переломы возникают как следствие разрежения костей и развития остеопороза. Кости приобретают несвойственную им хрупкость и могут сломаться даже от несильного толчка. Самыми уязвимыми являются бедренные кости, ребра и позвонки;
- иммунитет снижается вследствие сбоя в работе костного мозга, поскольку он секретирует мало лейкоцитов, и уменьшения числа нормальных иммуноглобулинов. В связи с отсутствием качественной защиты от инфекций человек чаще и дольше болеет ангиной, бронхитом или гайморитом. Сложность состоит в том, что эти вторичные болезни очень трудно поддаются лечению;
- избыток кальция, который поступает из разрушенных костей в кровь, вызывает задержку стула, боли в животе, тошноту, усиленное мочеотделение, нервные реакции, слабость и вялость;
- быстрая утомляемость и снижение концентрации внимания за счет уменьшения концентрации гемоглобина. При физических нагрузках учащается сердечный ритм, появляется одышка, головная боль, и бледнеет кожа.
Работа почек нарушается из-за кальциевых отложений в протоках и образования камней. Негативно влияет на почки нарушение белкового обмена: парапротеины, продуцируемые миеломными клетками, тоже откладываются в тканях почек. Орган сморщивается, возникает нефросклероз, отток мочи затрудняется, поскольку моча застаивается в почечных лоханках. Характерно, что при этом нет отеков, и не повышается артериальное давление.
Одним из симптомов миеломы является нарушение свертываемости крови и повышение ее вязкости, что способно привести к формированию тромбов. Из-за уменьшения концентрации тромбоцитов – тромбоцитопении – возможны внезапные кровотечения из носа или десен. При повреждении мелких кровеносных сосудов возникают подкожные кровоизлияния, и образуются синяки.
ВАЖНО: термины «миелома кожи» или «миелома почек» не вполне корректны, так как содержат характеристику, уточняющую местонахождение опухоли. Однако миелома всегда поражает костный мозг и кость, в которой он содержится. Подобное уточнение можно сравнить с выражением «масло масляное», описывающее избыточность определений.
Диагностика
Диагностика миеломной болезни начинается с опроса и осмотра пациента. Врач выясняет, как давно появились симптомы – боль в костях, утомляемость, кровотечения и синяки на коже. В ходе осмотра выявляется локализация опухоли, фиксируется частый пульс, бледность кожи, которая является следствием анемии.
Затем назначаются лабораторные и инструментальные исследования – общий и биохимический анализы крови, общий анализ мочи, рентген, миелограмма (трепанобиопсия), спиральная компьютерная томография (СКТ).
Трепанобиопсия проводится на специальном приборе – трепане – или с помощью иглы Кассирского. Процедура заключается в проколе грудины или подвздошной кости, когда извлекают биоматериал – фрагмент костного мозга. Его исследуют под микроскопом, выявляя стадию и тип болезни.
СКТ представляет собой исследование, результаты которого показывают локализацию разрушенных костей, поражение мягких тканей, деформирование костей и позвоночника, а также защемление спинного мозга поврежденными позвонками.
Одним из самых точных диагностических критериев являются лабораторные маркеры, которые могут обнаруживаться в крови или моче. В зависимости от вида миеломы это могут быть парапротеины IgG, IgA, IgD, IgE, бета-2 иммуноглобулин.
Таким образом, при обследовании выявляются очаги миеломы, и оценивается ее распространенность.
Лечение
Лечение миеломной болезни может включать химио- и радиотерапию, хирургическое иссечение пораженной кости (при единичных плазмоцитомах) и трансплантацию костного мозга/стволовых клеток. Однако основным методом была и остается химиотерапия, которая проводится либо с помощью одного препарата (монотерапия), либо посредством комбинации нескольких средств.
В монохимиотерапии используется Мелфалан, Циклофосфамид и Леналидомид. Эффективность первых двух лекарств составляет около 50%, Леналидомид на 10% эффективнее, поскольку вызывает ответ примерно у 60% пациентов.

Существует 2 наиболее действенных схемы полихимиотерапии – VAD и VBMSP. В схему VAD входят Винкристин, Адриамицин и Дексаметазон. VBMSP – это сочетание Кармустина, Винкристина, Циклофосфамида, Мелфалана и Преднизолона.
ВАЖНО: стероидные средства – Преднизолон и Дексаметазон – применяются для снижения риска развития побочных действий химиопрепаратов. Они также помогают предотвратить избыток кальция в плазме крови.
По достижении стойкой ремиссии назначают Интерферон Альфа, который пациент принимает трижды в неделю в дозировке 3 млн ЕД. Так как химиотерапия замедляет процесс кровеобразования, периодически делают вливания с тромбоцитной, лейкоцитной и эритроцитной массой.
Более чем в 40% случаев исчезают абсолютно все симптомы миеломной болезни, у половины больных их выраженность существенно снижается. Оставшиеся 10% приходятся на людей, которым полихимиотерапия помогла лишь на короткое время. Рецидивы обусловлены разнообразным клеточным составом опухоли: одни из клеток гибнут под действием лекарств, а другие остаются резистентными, и зарождается новый опухолевый очаг. При рецидивирующей миеломе применяются более сильные препараты.
Обезболивание
Выбор анальгетиков зависит от интенсивности боли. При слабовыраженном болевом синдроме назначаются нестероидные противовоспалительные препараты (НПВП) на основе Ибупрофена или Индометацина, а также Спазган и Седалгин.
Болевые ощущения умеренной силы снимают с помощью НПВП в сочетании с опиоидными (наркотическими) анальгетиками – Кодеином и Дигидрокодеином, Трамундином, Трамадолом, Просидолом, Дигидрокодеином.
Если боль очень сильная, выписывают сильнодействующие опиоиды – Морфин, Омнопон, Налоксон, Бупренорфин, Дюрагезик.
Хороший болеутоляющий эффект дают такие процедуры, как электросон и магнитотурботрон. Воздействие низкочастотного магнитного поля не только снижает интенсивность воспаления и боли, но и тормозит размножение злокачественных клеток, повышает иммунитет и активизирует естественную антиопухолевую защиту.
Длительность электросна может составлять от получаса до полутора часов. Это помогает уменьшить чувствительность к боли и успокаивает.
Для нормализации кальциевого обмена используется Кальцитонин, Ибандроновая кислота, Преднизолон, витамин D, Метандростенолон. Наладить работу почек можно с помощью Хофитола, Ретаболила, Цитрата Натрия, Праозина, Каптоприла.
ВАЖНО: для поддержания нормального состава крови рекомендуется пить 3-4 л воды в день. При отсутствии отеков потребление поваренной соли можно не ограничивать. Снижение количества соли в рационе способно привести к нарушению электролитного баланса, что повлечет за собой слабость, утрату аппетита и обезвоживание.
Рекомендации по питанию и народные средства
Больным с миеломой врачи советуют соблюдать особую низкобелковую диету с ограничением мясных продуктов и яиц. Оптимальное содержание белков в суточном рационе – 40-60 г. Нежелательно есть жирные и острые блюда, включая все кондитерские изделия и конфеты.

В рационе больного с миеломой не должно быть жирных и острых продуктов, кондитерских изделий
При снижении показателя нейтрофилов запрещаются мучные продукты, сдоба, перловая и пшенная каша, ржаной хлеб и все бобовые. Исключается также цельное молоко, наваристые борщи и супы, копчености и маринады.
Любителям народных методов целители советуют принимать настойку сабельника. Делают ее из сухих корней растения, которые измельчают и заливают спиртом из расчета 100 г сабельника на литр спирта.
Настойка сабельника способствует укреплению хрящей и костей, снижает аутоиммунное воспаление, активизирует обменные процессы. Она применяется в комплексном лечении болезней опорно-двигательного аппарата.
Готовят целебное средство в стеклянной банке и настаивают в течение трех недель в темном и прохладном месте. Периодически содержимое банки нужно взбалтывать. Готовая настойка обладает приятным ароматом и имеет красновато-коричневый цвет. Принимают ее по чайной ложке до трех раз в сутки месячным курсом.
Можно ли вылечиться
Полное выздоровление при миеломе – это скорее исключение, чем правило, поскольку происходит в единичных случаях. Длительность периода ремиссии зависит от нескольких факторов:
- раннего выявления болезни;
- отсутствия сопутствующих патологий;
- общего состояния здоровья человека;
- хорошей восприимчивости к терапии цитостатиками;
- переносимости лечения в целом и отсутствия побочных эффектов.
Существует тесная взаимосвязь между лечением и прогнозом: комбинированная терапия цитостатиков и стероидов продлевает жизнь на 2-4 года и больше. Некоторые люди живут еще по 10 лет.
Если диагностирована множественная миелома 3 степени, прогноз зависит от чувствительности пациента к химиотерапии и масштабности миеломного процесса. Срок жизни после установки диагноза в этом случае составляет не более 2,5 лет.